该研究团队近期在国际医学期刊PLoS One上发表了一篇题为《无痛胃镜中食管胃交界部暴露不良及其应对策略》的文章。论文的主要观点是,无痛胃镜施行麻醉虽能够给患者带来舒适的诊疗体验,但有盲区,尤其是位于贲门位置的病变,而解痉药的应用可以显著逆转麻醉的副作用。
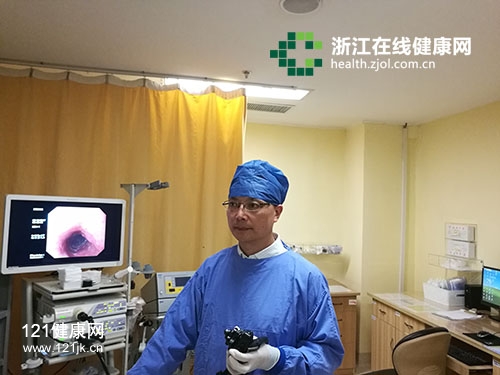
潘文胜在操作胃镜检查
舒适的无痛胃镜竟有这个盲区
潘文胜主任介绍,目前,临床上常用的胃镜有普通胃镜和无痛胃镜。无痛胃镜,主要是通过给受检者进行麻醉的方式,使其在意识模糊的情况下完成检查,从而减轻传统胃镜检查带来的痛苦。
据了解,无痛胃镜在欧美等发达国家的使用率非常高,远高于普通胃镜,普及率已高达80%~90%。在我国,随着人们对就医体验要求的提高,无痛胃镜的总使用率也在逐年上升。
在过去,偶尔论及无痛胃镜检查的缺陷也往往围绕着麻醉意外,如缺氧、低血压和心律失常等。但从医30余年,有着丰富临床经验的潘文胜主任,在临床应用过程中却发现,无痛胃镜患者食管与胃的交界部暴露程度较普通胃镜检查普遍下降,并使疾病检出率降低。基于这个临床发现,他开展了该项课题。
研究中,潘文胜一共纳入了390例次分别接受了普通胃镜检查、无痛胃镜检查、加用解痉药无痛胃镜检查的患者数据,采用大样本数据科学统计。调查发现,44.8%的患者,其贲门结构在无痛胃镜中看不清;而在普通胃镜患者中,这个比例仅为12.1%。这意味着,无痛胃镜下贲门部位的病变易发生漏诊。
为什么在无痛胃镜下,贲门结构会看不清?潘文胜主任解释,这与麻醉药的使用有关。“在麻醉的作用下,胃部各处肌肉特别是贲门肌肉的紧张度会增加,会收缩,就好比原本摊开的手掌,在麻醉的作用下合上了。”潘文胜告诉记者,贲门是人或动物消化道的一部分,是食道和胃的接口部分,可以防止进入胃的食物和胃酸等反流入食管,好比家门口的门。麻醉后,门框会因“痉挛”塌下来,医生也就看不到门的全貌,难免会漏诊。
解痉药可逆转麻醉的副作用
潘文胜主任说,数据证实麻醉可使贲门肌肉的紧张度增加,就得想方设法让它“放松”。他及其团队发现,可以通过给患者注射小剂量的解痉药,如:阿托品,能显著改善无痛胃镜下食管胃交界部的暴露效果。
“它的作用是通过阻断胆碱能通路,使得食管下段括约肌张力降低,从而改善无痛胃镜下食管胃结合部的暴露程度。所以,除非存在禁忌症,建议无痛胃镜检查前可以常规注射阿托品,不仅仅能够减少胃肠蠕动以及腺体分泌,还有助于食管胃结合部的充分暴露,从而减少相关疾病的漏诊和误诊率。”潘文胜主任介绍说,还有一种方法是给胃镜前端戴个“帽子”,它们的作用就是把这个塌掉的“门框”再“撑”起来,可大幅降低贲门病变的漏诊率,其检出率和普通胃镜相差不多。
潘文胜主任提醒,目前,胃镜仍是公认的“金标准”, 从上到下可以用来检查食管、胃部以及十二指肠等上消化道,以确诊这些地方是否发生了病变,检查的内容包括胃粘膜是否存在炎症、溃烂,是否出现了息肉等,且早期胃癌完全可以通过胃镜下剥离,不需要手术。
因此,胃部明显不适,应根据医生建议,及时进行胃镜检查;40岁以后,无论是否有胃部疾病,都应做胃镜检查,一来给自己的胃建个健康档案,二来可在早期发现问题。


 揭秘印度生意最火爆的代孕工厂
揭秘印度生意最火爆的代孕工厂 虫草中添加“伟哥”?专家称无检验依据
虫草中添加“伟哥”?专家称无检验依据 火锅、小龙虾越吃越想吃? 地餐馆调料检
火锅、小龙虾越吃越想吃? 地餐馆调料检 实拍妇科实习全程:女人越漂亮越容易得
实拍妇科实习全程:女人越漂亮越容易得 英女子得了“睡美人症” 每天清醒两小时
英女子得了“睡美人症” 每天清醒两小时


 别对疾病的小信号视而不见
别对疾病的小信号视而不见 美容觉可以改善脸色 打鼾却让你老丑笨
美容觉可以改善脸色 打鼾却让你老丑笨 盘点乳房太大对女人带来的健康危害
盘点乳房太大对女人带来的健康危害 罂粟壳吃了有什么感觉
罂粟壳吃了有什么感觉 英国脱欧,对我国营养保健产业的影响
英国脱欧,对我国营养保健产业的影响 雾霾下的自救方案(2017版)
雾霾下的自救方案(2017版) 萨德对中国保健食品的进出口有何影响
萨德对中国保健食品的进出口有何影响 日本核辐射地区生产的食物吃了怎么办
日本核辐射地区生产的食物吃了怎么办 H7N9病毒中话鸡肉 产业安全促发展
H7N9病毒中话鸡肉 产业安全促发展 长三角营养保健产业联盟信息专报(3.15
长三角营养保健产业联盟信息专报(3.15









