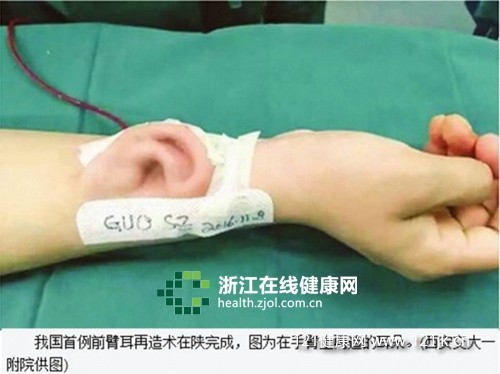
ЁЁЁЁ12дТ1ШеЃЌЁЖЩцМАШЫЕФЩњЮявНбЇбаОПТзРэЩѓВщАьЗЈЁЗ2016АцНЋе§ЪНЗЂВМЃЌЦфжаУїШЗЙцЖЈЃК“вНСЦЮРЩњЛњЙЙЮДЩшСЂТзРэЮЏдБЛсЕФЃЌВЛЕУПЊеЙЩцМАШЫЕФЩњЮявНбЇбаОПЙЄзїЁЃ”УїШЗСЫвНСЦЛњЙЙЖдгкТзРэЩѓВщМрЙмЕФжїЬхд№ШЮЁЃ
ЁЁЁЁНќШеЃЌдкЪЁМЖвНбЇТзРэєпИЩЯИАћСйДВбаОПЙмРэЙЄзїЭЦНјЛсЩЯЃЌеуНвНдКМЭЮЏЪщМЧЁЂТзРэЮЏдБЛсжїШЮЮЏдБКЮЯўВЈзїеуНвНдКТзРэЮЏдБЛсНЈЩшЬхЛсЕФЗЂбдЃЌЖрНЧЖШНщЩмСЫвНдКдкТзРэНЈЩшЗНУцЕФЬНЫїКЭЪЕМљЃЌВЂКЭРДздШЋЙњЕФЖрЮЛвНбЇТзРэзЈМвУЧвЛЦ№НЛСїОбщЁЂЗжЯэГЩЙћЁЃ
ЁЁЁЁЖрзЈвЕШЫдБЙЙГЩ
ЁЁЁЁгаРћгкБЃЛЄЪмЪдепШЈвц
ЁЁЁЁНЛСїжаЃЌКЮЯўВЈЫЕЕНЃК“з№жиЩњУќЃЌаФЛГОДЮЗЃЌЪЧЮвУЧвНбЇТзРэЙЄзїепЫљгІОпБИЕФЛљБОзЫЬЌЁЃЮвУЧвдБЃЛЄКЭз№жиЪмЪдепЕФАВШЋЁЂШЈвцКЭз№бЯЮЊЪЙУќЃЌааЪЙЖРСЂЩѓВщжАд№ЃЌХЌСІзіЕНШУвЛЧаЩцМАШЫЕФЩњЮявНбЇбаОПКЭСйДВжЮСЦЙЄзїЕФПЊеЙЖМзёбзддИ(з№жи)ЁЂЙЋЦНЁЂЪмвцддђЁЃ”
ЁЁЁЁЕБНёвНбЇЕФПьЫйЗЂеЙЃЌБШШчЖЏЮяПЫТЁММЪѕЕФЮЪЪРЁЂХпЬЅИЩЯИАћбаОПЕФЭЛЦЦЁЂШЫРрЛљвђзщЕФНтТыЁЂЦїЙйвЦжВКЭИЈжњЩњжГПЊеЙЕШЃЌв§ЗЂСЫвЛЯЕСаИДдгЕФТзРэЮЪЬтКЭЗЈТЩељвщЃЌТзРэЮЪЬтЕУЕНдНРДдНЙуЗКЕФжиЪгЁЃ
ЁЁЁЁЯрЙибаОПЕФВЛЖЯЩюШыЃЌОЭЪЧЮЊСЫдкШЗБЃЪмЪдепШЈвцЕФЧАЬсЯТЃЌвЛаЉЩњУќПЦбЇММЪѕЕФЬНЫїФмЙЛЕУЕНЙцЗЖЕФЪЕЯжЃЌДгЖјЭЦЖЏПЦбЇММЪѕЕФНјВНЃЌИќКУЕиЗўЮёгкШЫРрЕФНЁПЕЪТвЕЁЃвђДЫЃЌвНбЇТзРэЮЏдБЛсЕФзїгУдНРДдНЭЛГіЁЃ
ЁЁЁЁЁЖЩцМАШЫЕФЩњЮявНбЇбаОПТзРэЩѓВщАьЗЈЁЗ2016АцЙцЖЈЃЌТзРэЮЏдБЛсГЩдБзщГЩ“ШЫЪ§ВЛЕУЩйгк7ШЫ”ЃЌ“БивЊЪБЃЌТзРэЮЏдБЛсПЩвдЦИЧыЖРСЂЙЫЮЪ”ЁЃеуНвНдКТзРэЮЏдБЛсГЩдБеѓШнЧПДѓЃЌФПЧАЙВга16УћГЩдБЃЌАќРЈЮЏдБ13УћЁЂзЈМцжАЙЄзїШЫдБ3УћЃЌетЦфжаВЛНігавНдКЙмРэВуЁЂСйДВвНЪІЁЂвЉМСЪІДњБэЃЌЛЙгаТЩЪІЁЂЩчЧјОгУёЕШДњБэВЮгыЦфжаЃЛдкДЫжЎЭтЦИгаЖРСЂЙЫЮЪ3УћЃЌвдТњзуВЛЭЌСйДВзЈвЕжЊЪЖЕФзЩбЏЙЄзїЁЃ
ЁЁЁЁ“етжжШЫдБЙЙГЩЃЌПЩвдДгвНбЇЛђвЉЮяЕШИїзЈвЕЁЂТзРэЁЂЩчЛсЕШЖрНЧЖШЖдЩњЮявНбЇбаОПЕФЗНАИКЭЪмЪдепБЃЛЄЯрЙиФкШнНјааНтЖСЃЌгаРћгкЮЌЛЄГЬађЙЋе§ЃЌБЃЛЄЪмЪдепЕФШЈвцЁЃ”КЮЯўВЈНтЪЭЁЃ
ЁЁЁЁ“вдВЁШЫЮЊжааФЕФЙЕЭЈФЃЪН”
ЁЁЁЁгУИќЩйЕФЧЎИќКУЕижЮВЁ
ЁЁЁЁКЮЯўВЈЫЕЃЌгЩгкЮвЙњвНбЇТзРэЮЏдБЛсНЈЩшЦ№ВННЯЭэЃЌдкДгЪТвНбЇТзРэЙЄзїетУДЖрФъРДЃЌПДЕНгыХЗУРЗЂДяЙњМвжЎМфДцдкВЛЩйВюОрЃЌвВгавЛаЉРЇЛѓЃЌжївЊгаЃКШБЩйЖдТзРэЮЏдБЯрЙиТзРэЩѓВщЗЈЙцЕФЯЕЭГХрбЕЃЛЯрЙиЗЈЙцЕФддђадвЊЧѓЬѕПюдкЪЕМљжаЃЌЛсгіЕНЗЧГЃОпЬхИДдгЕФЧщПіЃЌашвЊТзРэЮЏдБШЅечБ№ЃЌШЛЖјдкетЕуЩЯЭљЭљВЛЭЌзЈМвЛсгаздМКЕФРэНтЃЛдкетвЛАцЩѓВщАьЗЈЗЂВМжЎЧАЃЌШБЩйОпЬхЕФааеўжїЙмВПУХЃЌЛђепбЇЛсзщжЏжЎРрЖдТзРэЮЏдБЛсНјааЙцЗЖКЭжИЕМЃЛдкТзРэЮЏдБЛсНЈЩшЗНЪНЁЂжАд№зїгУЗЂЛгЩЯЃЌИїЕЅЮЛЧщПіВЛЭЌЃЌећЬхЕФЁЂЭъЩЦЕФЪмЪдепБЃЛЄЬхЯЕЩаЮДНЈСЂЁЃ
ЁЁЁЁЮЊДЫЫћЬиБ№ЬсЕНЃЌУРЙњвНбЇЛсЙигк“вдВЁШЫЮЊжааФЕФЙЕЭЈФЃЪН”етвЛТзРэДйНјЯюФПЃЌШУЫћгЁЯѓЩюПЬЁЂЦєЗЂСМЖрЁЃУРЙњЕФвЛаЉвНдКЃЌЩшСЂ“ВЁШЫОіВпжааФ”ЃЌВЁШЫдкОЭеяЪБЃЌгыВЁЧщЯрЙиЕФИїзЈПЦОљИјгшУїШЗЕФеяСЦЗНАИМАЯъЯИЕФРћБзЗжЮіЃЌЯђВЁШЫНтЪЭЧхГўЃЌШУВЁШЫВЮгыжЮСЦЗНАИЕФОіВпЁЃГ§СЫГфЗжЬхЯжвдВЁШЫЮЊжааФЕФРэФюЃЌИјгшИќЖрЕФбЁдёКЭжЊЧщШЈжЎЭтЃЌДг“ПДВЁ”ОМУбЇНЧЖШЃЌвВНЯФмЪЕЯжОЭвНГЩБОзюаЁЛЏЃЌМД“гУИќЩйЕФЧЎИќКУЕижЮВЁ”ЁЃ
ЁЁЁЁШчКЮИќКУЕиЪЕЯжетбљЕФФПБъЃПдкУРЙњЪЎЗжзЂжиТзРэНЬг§ЃЌГ§СЫЖдвНдКТзРэЮЏдБЛсГЩдБНјаабЯИёЕФТзРэНЬг§ХрбЕЭтЃЌЛЙЖдСйДВЙЄзїепКЭвНдКдБЙЄНјааТзРэЦеМАНЬг§ЃЌжївЊАќРЈСйДВТзРэЕФддђЁЂжЊЧщЭЌвтЁЂвНСЦзЪдДЗжХфЁЂЩњУќИЈжњММЪѕЕФЪЕЪЉМАвХжіЕФФтСЂЕШЁЃ
ЁЁЁЁЮЊДЫЃЌКЮЯўВЈЧПЕїЃЌНёКѓвНдКТзРэЮЏдБЛсНЋНјвЛВНгХЛЏзщжЏНсЙЙЁЂДйНјФмСІНЈЩшЁЂЬсЩ§ЩѓВщЫЎЦНЃЌЮЊИќКУЕиБЃеЯЪмЪдепАВШЋКЭШЈвцетвЛФПБъВЛЖЯХЌСІЁЂПьВНЧАНјЃЌ“ТзРэЙЄзїШЮжиЖјЕРдЖЃЌзЗЧѓвНбЇТзРэЕРЕТЕФНХВНгРВЛЭЃаЊ”ЁЃ


 НвУигЁЖШЩњвтзюЛ№БЌЕФДњдаЙЄГЇ
НвУигЁЖШЩњвтзюЛ№БЌЕФДњдаЙЄГЇ ГцВнжаЬэМгЁАЮАИчЁБЃПзЈМвГЦЮоМьбщвРОн
ГцВнжаЬэМгЁАЮАИчЁБЃПзЈМвГЦЮоМьбщвРОн Л№ЙјЁЂаЁСњЯКдНГддНЯыГдЃП ЕиВЭЙнЕїСЯМь
Л№ЙјЁЂаЁСњЯКдНГддНЯыГдЃП ЕиВЭЙнЕїСЯМь ЪЕХФИОПЦЪЕЯАШЋГЬЃКХЎШЫдНЦЏССдНШнвзЕУ
ЪЕХФИОПЦЪЕЯАШЋГЬЃКХЎШЫдНЦЏССдНШнвзЕУ гЂХЎзгЕУСЫЁАЫЏУРШЫжЂЁБ УПЬьЧхабСНаЁЪБ
гЂХЎзгЕУСЫЁАЫЏУРШЫжЂЁБ УПЬьЧхабСНаЁЪБ


 Б№ЖдМВВЁЕФаЁаХКХЪгЖјВЛМћ
Б№ЖдМВВЁЕФаЁаХКХЪгЖјВЛМћ УРШнОѕПЩвдИФЩЦСГЩЋ Дђї§ШДШУФуРЯГѓБП
УРШнОѕПЩвдИФЩЦСГЩЋ Дђї§ШДШУФуРЯГѓБП ХЬЕуШщЗПЬЋДѓЖдХЎШЫДјРДЕФНЁПЕЮЃКІ
ХЬЕуШщЗПЬЋДѓЖдХЎШЫДјРДЕФНЁПЕЮЃКІ ѓПЫкПЧГдСЫгаЪВУДИаОѕ
ѓПЫкПЧГдСЫгаЪВУДИаОѕ гЂЙњЭбХЗЃЌЖдЮвЙњгЊбјБЃНЁВњвЕЕФгАЯь
гЂЙњЭбХЗЃЌЖдЮвЙњгЊбјБЃНЁВњвЕЕФгАЯь ЮэіВЯТЕФздОШЗНАИЃЈ2017АцЃЉ
ЮэіВЯТЕФздОШЗНАИЃЈ2017АцЃЉ ШјЕТЖджаЙњБЃНЁЪГЦЗЕФНјГіПкгаКЮгАЯь
ШјЕТЖджаЙњБЃНЁЪГЦЗЕФНјГіПкгаКЮгАЯь ШеБОКЫЗјЩфЕиЧјЩњВњЕФЪГЮяГдСЫдѕУДАь
ШеБОКЫЗјЩфЕиЧјЩњВњЕФЪГЮяГдСЫдѕУДАь H7N9ВЁЖОжаЛАМІШт ВњвЕАВШЋДйЗЂеЙ
H7N9ВЁЖОжаЛАМІШт ВњвЕАВШЋДйЗЂеЙ ГЄШ§НЧгЊбјБЃНЁВњвЕСЊУЫаХЯЂзЈБЈЃЈ3.15
ГЄШ§НЧгЊбјБЃНЁВњвЕСЊУЫаХЯЂзЈБЈЃЈ3.15









